Le marché mondial des services de soins de santé est estimé à USD 76,05 Bn en 2024 et devrait atteindre USD 143,06 Bn par 2031, présentant un taux de croissance annuel composé (TCAC) de 9,4 % entre 2024 et 2031.
To learn more about this report, request sample copy
La croissance du marché mondial des services de soins de santé repose sur l'augmentation des coûts des soins de santé et l'accent accru mis par les gouvernements sur l'amélioration de l'efficacité des organismes payeurs. La demande de technologies telles que intelligence artificielle, l'automatisation robotique des processus, la blockchain et l'analyse prédictive parmi les organismes payeurs pour améliorer leurs offres et leurs opérations. Les principaux acteurs du marché se concentrent sur les fusions et acquisitions et les partenariats pour élargir leur portefeuille de produits et de services. Par exemple, en 2022, UnitedHealth Group a acquis Change Healthcare pour intégrer la technologie et l'analyse dans les processus cliniques et de paiement. L'augmentation des maladies chroniques dues à l'évolution des modes de vie accroît également le besoin de services de soins de santé efficaces à l'échelle mondiale.
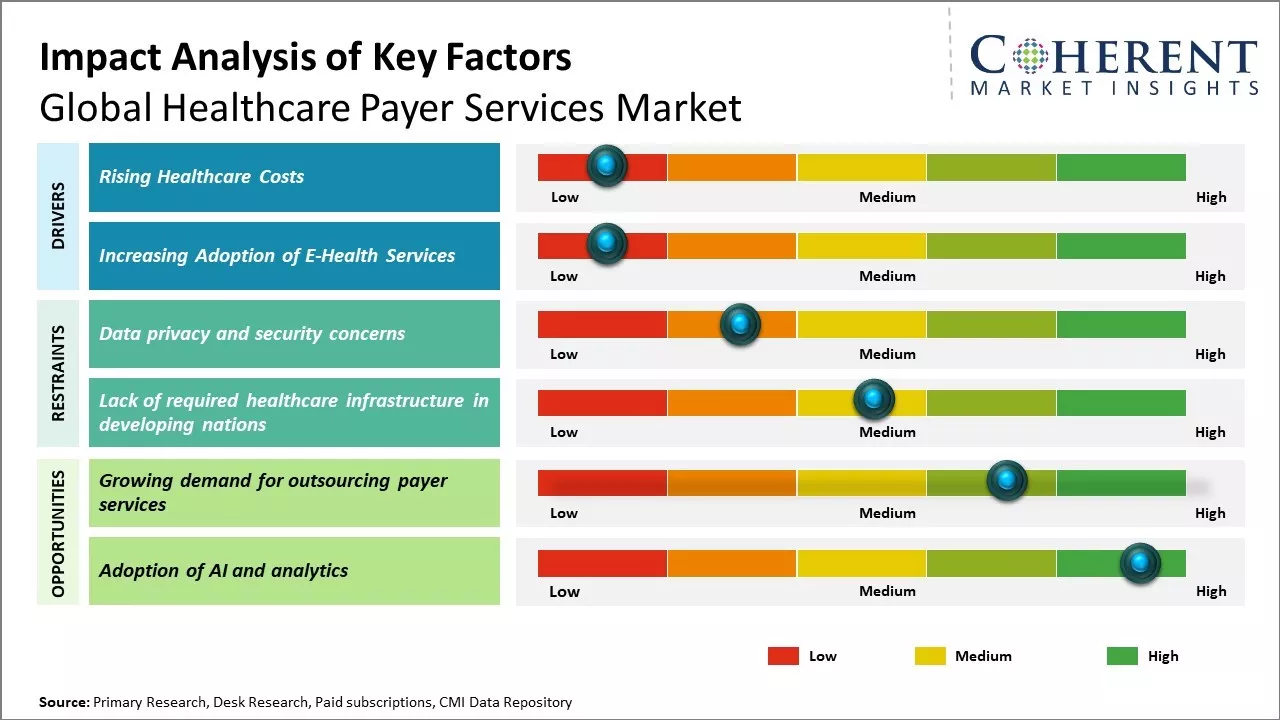
Augmentation des coûts des soins de santé
L'augmentation des coûts des soins de santé peut stimuler la croissance du marché. Les dépenses de santé ont augmenté à un rythme plus élevé que la croissance économique et le taux d'inflation dans de nombreux pays. Cette hausse insoutenable des coûts des soins de santé est due à des facteurs tels que l'augmentation de la demande de services de santé de qualité en raison du vieillissement de la population, l'augmentation des maladies liées au mode de vie, les nouvelles technologies médicales et les médicaments et traitements coûteux. Cette forte hausse des coûts des soins de santé exerce une pression financière énorme sur les particuliers et les gouvernements. Les gens éprouvent de plus en plus de difficultés à se procurer eux-mêmes des soins médicaux. De nombreux gouvernements peinent également à fournir des soins de santé universels aux citoyens dans les limites des contraintes budgétaires. Cela a considérablement stimulé la demande de services professionnels de soins de santé. Les payeurs de soins de santé aident les particuliers et les organisations à faire face à l'augmentation des coûts médicaux de façon planifiée grâce à des outils comme les régimes d'assurance-maladie, les régimes d'adhésion, le traitement des demandes de remboursement, la gestion de l'utilisation, la coordination des soins et plus encore.
Par exemple, en avril 2022, selon le rapport du Service de recherche du Congrès intitulé « The United States Health Care Coverage and Depense », la majorité des Américains étaient couverts par une assurance maladie privée ou des programmes gouvernementaux comme Medicare ou Medicaid en 2020. Les dépenses totales de consommation de santé par les particuliers, les assureurs-maladie et les gouvernements fédéral et des États se sont élevées à 3,9 billions de dollars, soit 18,8 % du produit intérieur brut (PIB) du pays. Ces investissements importants dans les dépenses de santé peuvent stimuler la croissance du marché, en particulier dans les services de soins de santé destinés à faciliter les demandes d'assurance.

Get actionable strategies to beat competition: Get instant access to report
Accroître l'adoption des services de santé en ligne
L'adoption croissante de services de cybersanté peut stimuler la croissance du marché. Les services de santé en ligne permettent un accès pratique aux soins de santé par des moyens numériques tant pour les patients que pour les fournisseurs. Les patients peuvent utiliser télémédecine les plateformes pour consulter les médecins, commander des recharges d'ordonnance, consulter les rapports d'essais et les dossiers médicaux du confort de leur maison. Cela a permis d'accéder à des soins de qualité, en particulier dans les régions éloignées. Avec la pandémie de COVID-19 poussant davantage de soins de santé en ligne pour la sécurité, la dépendance et la familiarité avec les consultations électroniques et la gestion numérique de la santé ont augmenté. Cette numérisation rapide des soins de santé a un impact positif sur le marché des services de santé payants. Les payeurs de soins de santé reconnaissent les possibilités d'affaires dans l'espace de soins de santé en ligne et développent de nouvelles solutions pour gérer les réclamations, améliorer l'expérience client et conduire des soins fondés sur la valeur grâce à l'analyse des données. Selon un rapport du Département des affaires économiques et sociales de l ' ONU en novembre 2020, les consultations en télémédecine ont augmenté de 50 à 175 % dans divers pays au cours de la première vague de pandémie, les patients ayant choisi de consulter pratiquement les hôpitaux. Les payeurs investissent dans des technologies comme l'IA et la blockchain pour coordonner entre les fournisseurs, automatiser les tâches administratives et permettre des paiements numériques sans friction. Cela permet aux payeurs d'améliorer l'efficacité, de réduire les coûts et de s'étendre aux nouveaux modèles virtuels de prestation de soins.
Tâches clés de l'analyste
La croissance du marché mondial des services de soins de santé repose sur des facteurs comme l'augmentation des coûts des soins de santé, l'augmentation de la demande de réduction des coûts dans le secteur des soins de santé et la nécessité pour les payeurs de soins de santé d'améliorer l'efficacité et d'optimiser les processus.
La protection des données et les problèmes de sécurité peuvent entraver la croissance du marché. Les payeurs de soins de santé doivent s'assurer que les données sur les patients demeurent privées et sécurisées, car ils externalisent davantage de services et traitent de volumes de données plus importants. Il est important de répondre à ces préoccupations pour maintenir la confiance dans l'industrie.
La région de l ' Asie et du Pacifique devrait offrir des possibilités lucratives et dominer la croissance du marché en raison de l ' augmentation des dépenses médicales, de l ' augmentation de la pénétration de l ' assurance maladie et de la demande croissante d ' infrastructures et de services de soins de santé dans les pays en développement de la région de l ' APAC
L'Amérique du Nord affichera également des perspectives de croissance notables alimentées par les réformes en cours dans le domaine des soins de santé, la présence d'importants organismes payeurs et l'adoption croissante de technologies de pointe chez les payeurs. En Europe, les pouvoirs publics ont pour mandat de moderniser les systèmes de soins de santé et de réduire les coûts, ce qui renforce la confiance des payeurs dans les accords d'externalisation.
Défis du marché : Confidentialité et sécurité des données
La protection des données et les problèmes de sécurité peuvent entraver la croissance du marché mondial des services de soins de santé. Grâce à la numérisation accrue des dossiers de santé et à l'augmentation de la télésanté, un grand nombre de données sensibles sur les patients sont maintenant recueillies, stockées et échangées numériquement. Toutefois, ces dernières années, les organismes de soins de santé ont souvent été victimes d'atteintes aux données, exposant ainsi les renseignements personnels de millions de patients. Cela a affaibli la confiance des consommateurs dans la capacité des payeurs et des fournisseurs à sécuriser leurs données. Les patients s'inquiètent de plus en plus de la façon dont leurs dossiers médicaux, les détails d'assurance, l'information biométrique et d'autres données sur les soins de santé peuvent être utilisés ou divulgués sans leur consentement. La majorité des citoyens s'inquiète de la confidentialité des données lorsqu'il s'agit de leurs pistes de soins de santé numériques. Par exemple, en 2021, selon l'enquête menée par le Department of Health and Human Services des États-Unis, plus de 70 % des répondants estimaient avoir perdu le contrôle sur la façon dont leurs renseignements personnels sur la santé sont recueillis et utilisés. En 2022, selon l'enquête menée par l'Organisation de coopération et de développement économiques dans plusieurs pays, la sécurité de leurs dossiers médicaux dans les systèmes numériques a suscité une anxiété généralisée.
Possibilités de marché : Demande croissante pour l'externalisation des services aux payeurs
La demande croissante pour l'externalisation des services de paiement peut offrir des opportunités pour la croissance du marché mondial des services de paiement de soins de santé. Au fur et à mesure que le coût des soins de santé augmente partout dans le monde, les payeurs sont sous pression pour améliorer l'efficacité, réduire les coûts et fournir une meilleure expérience client. Cela a contraint de nombreux payeurs à sous-traiter des opérations non essentielles comme le traitement des réclamations, le soutien au service à la clientèle, les services d'inscription, la gestion des avantages sociaux et d'autres à des fournisseurs de services tiers. L'externalisation permet aux payeurs de se concentrer sur leurs compétences de base tout en tirant parti de l'expertise, des économies d'échelle et des capacités d'automatisation des entreprises d'externalisation. Les services de payeurs externalisés aident à améliorer les délais de traitement, l'exactitude des demandes et la satisfaction des clients et des fournisseurs grâce à des services personnalisés. Par exemple, des technologies de pointe comme l'IA, l'analyse, le cloud et la robotique sont adoptées par des entreprises sous-traitantes pour rationaliser les flux de travail et accroître la productivité.

Discover high revenue pocket segments and roadmap to it: Get instant access to report
Par type de service - L'optimisation des coûts stimule le segment de l'externalisation des processus opérationnels
En ce qui concerne le type de service, on estime que le segment de l'externalisation des processus opérationnels représente la part de marché la plus élevée de 40,7 % en 2024, en raison de l'accent mis par les payeurs sur l'optimisation des coûts grâce à l'externalisation des fonctions autres que les fonctions de base. L'externalisation des processus opérationnels permet aux intervenants de concentrer les ressources internes sur l'acquisition et la rétention des membres, le développement de produits et la gestion des soins. La sous-traitance de diverses fonctions administratives, comme le traitement des demandes de remboursement, les services d'inscription, la facturation des primes et le traitement des paiements, à des fournisseurs spécialisés externes, permet aux payeurs de réduire les dépenses en infrastructure matérielle, en systèmes de TI et en formation/gestion d'importants effectifs internes pour les tâches administratives. Les fournisseurs de BPO spécialisés sont en mesure de réaliser des économies d'échelle grâce à des plateformes et des processus centralisés normalisés qui assurent simultanément le service de plusieurs clients payeurs. Cela leur permet d'offrir les mêmes services administratifs à moindre coût que les payeurs qui maintiennent ces capacités à l'interne. Il épargne également aux payeurs des investissements initiaux importants et des coûts d'entretien continus des systèmes afin d'appuyer un large éventail de capacités de back-office. Les fournisseurs de BPO investissent continuellement dans l'automatisation, la robotique et l'intelligence artificielle pour rendre les processus plus efficaces. Les payeurs peuvent tirer parti de ces améliorations continues de la part de leurs partenaires d'externalisation sans avoir à moderniser les systèmes internes existants.
Par application- L'adhésion croissante et la complexité stimule la demande de gestion des réclamations
En ce qui concerne les demandes, on estime que le segment des services de gestion des demandes représente la part de marché la plus élevée de 30,12 % en 2024, en raison de l'adhésion croissante aux soins de santé et de la complexité croissante des demandes. Au fur et à mesure que la couverture des soins de santé s'étend pour inclure davantage de bénéficiaires, le volume global et la complexité des demandes de prestations médicales déposées augmentent rapidement. Entre-temps, les nouveaux domaines de thérapie spécialisée, les procédures faisant appel à de nouvelles technologies médicales et les incohérences entre les pratiques de facturation des fournisseurs ont rendu plus difficile l'examen, l'approbation et le remboursement des demandes. La sous-traitance du processus de gestion des demandes d'indemnisation à forte intensité de ressources permet aux payeurs d'évaluer avec souplesse les capacités de faire face à l'augmentation de la charge de travail sans investir à long terme dans le recrutement ou la formation du personnel chargé de l'arbitrage des demandes ou dans l'infrastructure des systèmes. Elle permet d'assurer des services ininterrompus aux membres et aux fournisseurs malgré les fluctuations. Les administrateurs de réclamations de tiers experts utilisent également des outils robustes de vérification et de détection de la fraude fondés sur l'intelligence artificielle pour examiner les demandes d'indemnisation pour des incohérences, des doubles emplois et des activités frauduleuses potentielles. Leurs capacités d'analyse et leur accès à des données massives sur les réclamations interclients aident à identifier plus efficacement les profils de risque et les causes profondes.
Par l'utilisateur final- Avantages de coût Drive Préférence pour l'externalisation de payeur privé
En ce qui concerne l'utilisateur final, on estime que le segment des payeurs privés représente la part de marché la plus élevée de 50,1 % en 2024, en raison de leur besoin de contenir les dépenses. Les assureurs privés font face à des pressions croissantes sur les coûts en raison de l'inflation croissante des soins de santé, de la demande croissante des consommateurs pour des avantages plus riches et de la nécessité de rester compétitifs sur les primes. L'externalisation des fonctions non cliniques est une stratégie efficace pour obtenir des économies sans compromettre l'exactitude des services ou des paiements. Les payeurs privés peuvent transférer des coûts opérationnels importants à des fournisseurs de services expérimentés en sous-traitant des fonctions commerciales complètes ou des processus sélectifs. Les fournisseurs obtiennent des avantages à l'échelle grâce à des plateformes centralisées normalisées et à des modèles de prestation partagés entre plusieurs clients. Cela crée un écart de coûts notable par rapport aux payeurs privés qui maintiennent ces capacités à l'interne. Il leur permet de transmettre l'épargne aux employeurs et aux consommateurs sous la forme de primes plus faibles ou de plans plus riches pour augmenter leur part de marché.

To learn more about this report, request sample copy
L'Amérique du Nord domine le marché mondial des services de santé payants avec une part de marché estimée à 40,2 % en 2024. Les États-Unis représentent la part du lion du marché en raison de la présence de plusieurs grandes compagnies d'assurance maladie et d'organisations de soins gérés. La grande taille du système de soins de santé privé des États-Unis a conduit à l'émergence de nombreux administrateurs tiers et gestionnaires de prestations qui travaillent en étroite collaboration avec les compagnies d'assurance pour gérer les réclamations, traiter la facturation et mettre en œuvre divers programmes parrainés par le gouvernement. De plus, les services de codage et de facturation médicaux se sont multipliés aux États-Unis en raison de la nécessité de réduire la paperasserie et de maintenir la conformité aux normes réglementaires. Nombreux Les payeurs de soins de santé des États-Unis sous-traitent également des services non essentiels comme le soutien à la clientèle et les opérations de back-office aux fournisseurs spécialisés de BPO.
L'Asie-Pacifique est devenue la région qui connaît la croissance la plus rapide, sous la direction de la Chine et de l'Inde. En Chine, le gouvernement met fortement l'accent sur l'élargissement de l'assurance médicale de base à une population plus large, ce qui a stimulé le secteur de l'administration par des tiers. Entre-temps, plusieurs géants mondiaux de l'assurance ont soit créé des filiales, soit établi des partenariats avec des assureurs locaux pour s'implanter sur le marché chinois prometteur des soins de santé. En Inde, l'augmentation des dépenses consacrées aux soins de santé et au tourisme médical encourage les assureurs privés ainsi que les assureurs publics à renforcer leurs capacités de soins gérés et à compter davantage sur les services des payeurs. Les coûts peu élevés ont attiré de nombreuses entreprises mondiales à établir des centres de livraison offshore pour les fonctions de payeur comme le traitement des réclamations et le soutien à la clientèle dans des pays comme l'Inde.
Couverture du rapport sur le marché des services à la clientèle de soins de santé
| Couverture du rapport | Détails | ||
|---|---|---|---|
| Année de base: | 2023 | Taille du marché en 2024: | 76,05 milliards de dollars |
| Données historiques pour : | 2019 à 2023 | Période de prévision: | 2024 à 2031 |
| Période de prévision 2024 à 2031 TCAC: | 9,4% | 2031 Projection de valeur : | USD 143,06 Bn |
| Géographies couvertes: |
| ||
| Segments couverts: |
| ||
| Sociétés concernées: | Accenture PLC, Institute BCN Esthétique S.L., Hewlett-Packard, Dell, Inc., Zeomega, Verisk Analytics, Inc., UNITEDHEALTH GROUP, NXGN Management, LLC, MCKESSON CORPORATION, IBM Corporation, Epic Systems Corporation, eClinicalWorks, Cerner Corporation, Allscripts Healthcare Solutions, Inc., Aetna, Inc., Cognizant, Accenture, DXC Technology Company, Wipro | ||
| Facteurs de croissance : |
| ||
| Restrictions et défis : |
| ||
Uncover Macros and Micros Vetted on 75+ Parameters: Get Instant Access to Report
*Définition : Global Healthcare Payer Services Market se compose de divers services fournis aux payeurs de soins de santé, comme les compagnies d'assurance privées, les organismes gouvernementaux et les groupes d'employeurs. Certains services clés comprennent le traitement des demandes de remboursement, la gestion des inscriptions des membres, le soutien au service à la clientèle, la gestion de l'utilisation des services médicaux, les services d'analyse de la santé afin de cerner les tendances et les possibilités d'améliorer la prestation des soins de santé, et d'autres services auxiliaires adaptés aux besoins opérationnels des payeurs de soins de santé. Dans l'ensemble, ce marché aide les payeurs à rationaliser leurs opérations et à gérer les coûts afin de servir leurs membres plus efficacement.
Share
About Author
Manisha Vibhute
Manisha Vibhute is a consultant with over 5 years of experience in market research and consulting. With a strong understanding of market dynamics, Manisha assists clients in developing effective market access strategies. She helps medical device companies navigate pricing, reimbursement, and regulatory pathways to ensure successful product launches.
Missing comfort of reading report in your local language? Find your preferred language :
Transform your Strategy with Exclusive Trending Reports :
Frequently Asked Questions
Joining thousands of companies around the world committed to making the Excellent Business Solutions.
View All Our Clients